Введение. Эпидемиологический процесс пандемии COVID-19 носил волнообразный характер во многих странах мира, в том числе и в Российской Федерации. За весь период пандемии зафиксировано семь эпидемических пиков заболеваемости [1, 2, 3], каждый из которых имел свои эпидемиологические черты. Пандемия COVID-19 коснулась не только взрослых, но и детей. Возбудитель SARS CoV-2 вызывает заболевание во всех возрастных группах, в том числе у новорожденных детей [4, 5, 6]. Однако в начале пандемии распространенность COVID-19 среди детей была низкой [7, 8]. В 2020 г. количество детей в структуре инфицированных пациентов достигло 10%, а среди клинически манифестных форм – 2% [9]. В дальнейшем доля детей, инфицированных COVID-19, составила 18% [5, 10, 11]. Риск развития тяжелых и очень тяжелых форм среди детей ниже, чем среди взрослых пациентов, осложнения и неблагоприятные исходы у детей возникают реже, реже требуется госпитализация [12, 13, 14]. Вместе с тем, у 7–14% детей с COVID-19 развивается тяжелое течение. Риск формирования тяжелых форм выше среди детей раннего возраста, в группе иммунокомпрометированных и у пациентов с коморбидной патологией [3, 10, 15]. Анализ клинико-эпидемиологической ситуации COVID-19 среди детского населения региона является актуальным для практического здравоохранения.
Цель исследования: установить особенности клинико-эпидемиологического процесса COVID-19 на основе анализа эпидемии среди детей в Ставропольском крае.
Материалы и методы исследования. В исследование включены все дети в возрасте до 18 лет (1259 пациентов) за весь период пандемии (май 2020 г. – апрель 2023 г.), госпитализированные с диагнозом коронавирусной инфекции COVID-19 в краевую специализированную клиническую инфекционную больницу г. Ставрополя.
Методы исследования: динамическое клинико-параклиническое наблюдение, анализ медицинских карт. Во всех случаях диагноз был подтвержден обнаружением РНК SARS-COV-2 методом ПЦР в мазке из носоглотки. Статистическая обработка выполнена с использованием программ Microsoft Excel 2010, «Primer of Biostat 4,0», «Statistica SPSS». Количественные параметрические показатели описаны в виде среднего значения и стандартной ошибки, различия между группами определены с помощью критерия Пирсона χ2. Величина статистической значимости составила p<0,05.
Результаты исследования. Период пандемии коронавирусной инфекции включал три эпидемиологических сезона (ЭС): 1-й – май 2020 г. – апрель 2021 г., 2-й – май 2021 г. – апрель 2022 г., 3I-й – май 2022 г. – апрель 2023 г.
Пациенты детского возраста с диагнозом COVID-19 среди всех госпитализированных составили 11% (1259 детей среди 11349 пациентов всех возрастов), в 1-й ЭС – 2% (101/4611), во 2-й – 13% (559/4309), в 3-й – 25% (599/2429). За трехлетний период среди всех умерших дети составили 0,8% (5/619). В 1-й ЭС госпитализированная заболеваемость детей составила 0,2, во 2-й ЭС – 1, в 3-й ЭС – 1 на 1000 человек детского населения.
Возрастная структура детей представлена в таблице 1.
Таблица 1
Возрастная структура детей в различные периоды эпидемии COVID-19
|
Возраст |
До 1 года |
1–3 года |
4–6 лет |
7–12 лет |
13–17 лет |
|
1-й ЭС (n=101), абс. (%) |
11 (12) |
17 (18) |
20 (20) |
31 (31) |
22 (22) |
|
2-й ЭС (n=559), абс. (%) |
113 (20) |
153 (27)* |
75 (13) |
98 (18) |
120 (22) |
|
3-й ЭС (n=599), абс. (%) |
225 (38)** |
194 (32)** |
68 (11) |
70 (12) |
42 (7) |
|
Всего (n=1259), абс. (%) |
349 (28)# |
364 (29)# |
163 (13) |
199 (16) |
184 (15) |
Примечание: *p<0,05 – статистическая значимость различий между группами во 2-м ЭС, **p<0,05 – в 3-м ЭС, #p<0,05 – в общем ЭС (критерий Пирсона χ2 с поправкой Йетса).
При изучении возрастной структуры было зарегистрировано преобладание пациентов до 1 года (28%) и 1–3 лет (29%), меньшее число детей раннего школьного возраста (16%), дошкольного возраста (13%) и подростков (15%). Во всех эпидемических периодах зарегистрировано преобладание мальчиков (57%).
На рисунке 1 представлена динамика возрастной заболеваемости детей с COVID-19 в разные ЭС.
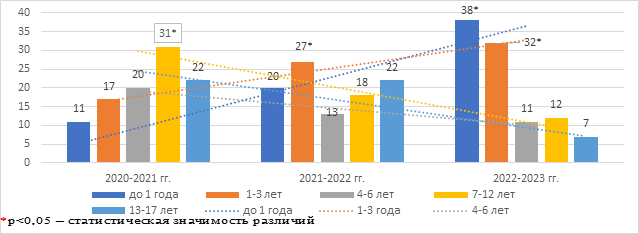
Рис. 1. Динамика возрастной заболеваемости детей с COVID-19 в разные ЭС (%)
При изучении различных ЭС установлено, что в 1-м ЭС чаще госпитализировались пациенты 7–12 лет (31%) и 13–17 лет (22%), во 2-м – 1–3 лет (27%), в 3-м – до 1 года (38%) и раннего возраста (29%). Доля детей грудного и раннего возрастов среди пациентов, госпитализированных с диагнозом COVID-19, ежегодно возрастала, а доля пациентов других возрастов, напротив, уменьшалась.
Повышение заболеваемости детей в 1-м ЭС наблюдалось в июне и октябре 2020 г., когда было госпитализировано по 15% пациентов (рис. 2). Во 2-м ЭС 17% детей госпитализированы в январе и 23% – в феврале. В 3-м ЭС повышение заболеваемости было зафиксировано в августе 2022 г. (26%) – сентябре 2022 г. (21%), феврале 2023 г. (9%) – марте 2023 г. (12%). Коэффициент сезонности в 3-м ЭС достиг 66%.
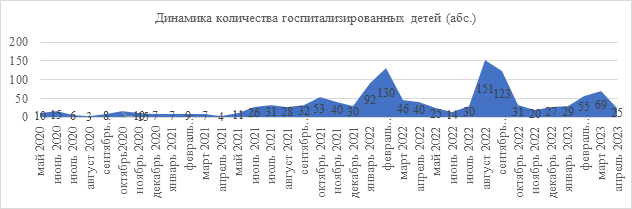
Рис. 2. Ежемесячная динамика детей, госпитализированных в 2020–2023 гг.
Чаще встречались среднетяжелые формы COVID-19 – 93% (1171). Легкая форма заболевания отмечалась у 62 (5%) пациентов, тяжелая форма – у 26 (2%) пациентов. Летальные исходы зафиксированы у 5 (0,4%) детей.
В 1-м ЭС преобладали пациенты со среднетяжелой формой (79%). С легкой формой болезни было 19%, с тяжелой – 2%. Во 2-м ЭС также преобладали пациенты со среднетяжелой формой (90%), однако количество пациентов с легкой формой уменьшилось (7%), стали чаще встречаться пациенты с тяжелыми формами (3%). Критические формы с летальным исходом были зарегистрированы только во 2-м ЭС – 0,4% (5). В 3-м ЭС было 98% среднетяжелых форм, 1% легких форм и 1% тяжелых форм.
Возрастной состав детей в зависимости от тяжести COVID-19 представлен в таблице 2.
Таблица 2
Возрастной состав детей в зависимости от тяжести COVID-19
|
Возраст |
До 1 года |
1–3 года |
4–6 лет |
7–12 лет |
13–17 лет |
|
Легкая форма (n=62), абс. (%) |
9 (15) |
16 (26) |
6 (10)
|
15 (24) |
16 (26) |
|
Среднетяжелая форма (n=1171), абс. (%) |
332 (29)* |
345 (30)* |
155 (13)
|
182 (16) |
157 (13) |
|
Тяжелая форма (n=26), абс. (%) |
8 (31)** |
3 (12) |
2 (8)
|
2 (8) |
11 (42)** |
|
Умершие дети (n=5), абс. |
0 |
3 |
0
|
1 |
1 |
Примечание: *p<0,05 – уровень статистической значимости возраста при среднетяжелой форме **p<0,05 – при тяжелой форме (критерий Пирсона χ2с поправкой Йетса)
Легкая форма COVID-19 не имела возрастных различий. Среднетяжелая форма чаще выявлялась до 1 года (29%) и у детей 1–3 лет (30%). Тяжелая форма регистрировалась у детей до 1 года (31%) и подростков 13–17 лет (42%). Летальный исход был зарегистрирован у 3 пациентов 1–3 лет, 1 ребенка школьного и 1 подросткового возрастов.
Большинство детей с COVID-19 были жителями городов – 76% (959), в сельской местности проживали 24% пациентов. Заражение детей происходило преимущественно в семьях (54%), реже – в детских садах и школах (13%), а у 33% пациентов источник инфекции установить не удалось. Анализ сроков госпитализации показал, что наибольшее количество детей – 64% – поступали на стационарное лечение в первые семь дней от начала заболевания, 25% – на 8–14-е сутки, 11% – позднее 15 суток. В среднем госпитализация осуществлялась на 7±0,6 сутки. В ранние сроки заболевания (1–7-е сутки) госпитализировались 81% детей с тяжелой формой и 65% – со среднетяжелой формой. Пациенты с легкой формой госпитализировались позднее 7 суток (57%) и, как правило, из эпидемиологических очагов COVID-19.
Госпитализация большинства детей (58%) проводилась специалистами скорой медицинской помощи, реже – при переводе из стационаров края (22%) или самообращением (20%). Машиной скорой медицинской помощи госпитализировались дети с легкой (55%) и среднетяжелой (59%) формами заболевания. Дети с тяжелой формой переводились из стационаров края (69%). Детей с легкой формой в 66% случаев принимали противовирусные препараты на амбулаторном этапе, дети с тяжелой формой в 77% случаев в ранние сроки болезни не обращались за медпомощью и не принимали противовирусные препараты.
Неблагоприятный фон в анамнезе имелся у 44% (555) детей. Преморбидные заболевания регистрировались у всех пациентов при тяжелой форме COVID-19 (100%), у 44% – при среднетяжелой форме, у 23% – при легкой форме. Патология центральной нервной системы диагностировалась у 73% пациентов, преимущественно при тяжелой форме, в виде задержки психомоторного развития, нейродегенеративных нарушений, эпилепсии, детского церебрального паралича, аутистических расстройств, умственной отсталости. У детей с тяжелой формой имелись врожденные пороки развития (65%), эндокринологические заболевания, чаще – ожирение (31%), внутриутробные инфекции в анамнезе (31%). Индекс коморбидности при тяжелой форме составил 2,7. Сопутствовали COVID-19 гликогеновая болезнь (0,4%), онкозаболевания (0,6%), ЛОР-заболевания (9%), болезни системы мочевыделения (1%), хроническая почечная (0,3%) и белково-энергетическая (0,7%) недостаточности без статистически значимых различий в изучаемых группах.
При поступлении у 94% детей выявлялись признаки интоксикации (температура, головная боль, слабость, бледность снижение аппетита); у 69% – бронхолегочные нарушения (пневмония, бронхит), у 51% – катаральные явления (затруднение носового дыхания, кашель сухой/влажный); у 47% – гастроинтестинальные нарушения (рвота, диарея). Интоксикация при тяжелой форме отмечалась в 100% случаев, при среднетяжелой – в 95%, при легкой – в 63% случаев. Бронхолегочные нарушения имелись у 92% детей с тяжелой формой заболевания, у 70% – со среднетяжелой формой, у 42% – с легкой формой. Пневмония в группе с тяжелой формой диагностировалась в 96% случаев, со среднетяжелой формой – в 33% случаев. Дыхательная недостаточность была установлена у 14% (179) пациентов, из них ДН I степени – у 11%, ДН II степени – у 3%, ДН III степени – у 1%. У детей со среднетяжелой формой заболевания признаки ДН I степени регистрировались в 11% случаев, ДН II степени – в 2% случаев. При тяжелом течении заболевания ДН регистрировалась у большинства пациентов (ДН II степени – 58%, ДН III степени – 35%, ДН I степени – 4%).
Катаральный синдром встречался при всех формах тяжести COVID-19 (58–62%). Кишечный синдром регистрировался при тяжелой (50%), среднетяжелой (48%) и легкой (18%) формах COVID-19. Геморрагический синдром определялся у 23% детей при тяжелом течении, и в единичных случаях – при среднетяжелом (0,3%).
Осложнения у детей с COVID-19 отмечались в 33% случаев, в том числе со стороны нервной системы – 9%, сердечно-сосудистой системы – 7%, бактериальные инфекции – 8%, синдром диссеминированного внутрисосудистого свертывания – 0,8%, полиорганная недостаточность – 0,5%, синдром мультисистемного воспаления – 0,4%. Неврологические осложнения проявлялись энцефалической реакцией (9%), менингоэнцефалитом (0,3%) и полинейропатией (0,3%).
У пациентов с тяжелым течением COVID-19 осложнения наблюдались достоверно чаще (100%), чем при среднетяжелой (33%) и легкой формах (16%). Плевральные осложнения (23%) были представлены гидротораксом – 12%, пневмотораксом – 8%, пневмомедиастинумом – 4%. У 12% детей при тяжелой формой и 0,1% детей при среднетяжелой форме диагностирован синдром мультисистемного воспаления. Пациенты с тяжелой формой имели признаки ДВС-синдрома (23%) и полиорганной недостаточности (19%).
Таким образом, в структуре госпитализированных пациентов с диагнозом COVID-19 дети составили 11%. Количество детей среди умерших пациентов составило 0,8%. В динамике пандемии число детей нарастало, составив в 1-м ЭС 2%, в 3-м – 25%. Коронавирусной инфекции подвержены дети всех возрастов, чаще – пациенты до 1 года (28%) и дети 1–3 лет (29%). Гендерный анализ указывает на преобладание мальчиков (57%). В течение 3-летней заболеваемости определен «возрастной перекрест» с преобладанием подростков и школьников в начале пандемии и увеличением доли детей раннего возрастов в период ее завершения. К 3-му эпидсезону установился 2-пиковой характер повышения заболеваемости: в августе-сентябре (46%) и в феврале-марте (21%). Инфицирование детей происходило преимущественно во внутрисемейных очагах (54%). Чаще болели городские жители (76%). У 93% госпитализированных детей регистрировались среднетяжелые формы СОVID-19. Доля тяжелых форм составила 2%, летальных исходов – 0,4%. Тяжелые формы чаще развивались в подростковом возрасте (42%) и у детей до 1 года (31%). На первой неделе от начала заболевания госпитализировались пациенты с тяжелой (81%) и среднетяжелой (65%) формами ввиду быстрого нарастания тяжести. 77% детей с тяжелой формой не получали противовирусные препараты на догоспитальном этапе. Более половины детей с легкой формой (66%) принимали противовирусные препараты в амбулаторных условиях.
Заключение
Коронавирусная инфекция COVID-19 у детей проявляется типичными симптомами ОРВИ (интоксикация, катар верхних дыхательных путей, бронхолегочные нарушения) с присоединением кишечных проявлений. Частота и выраженность клинических симптомов напрямую связаны с тяжестью заболевания. Риск развития осложнений очень высок у детей при тяжелом течении заболевания. В структуре осложнений почти у половины детей преобладают неврологические изменения, у каждого пятого ребенка отмечаются плевральное осложнения и ДВС-синдром (24%); полиорганные нарушения и мультисистемное воспаление встречаются реже. Неблагоприятный преморбидный фон и отсутствие противовирусного лечения в ранние сроки заболевания – это основные факторы риска развития осложнений.
Высокий риск реализации неблагоприятных последствий требует лабораторного подтверждения при тяжелых и среднетяжелых формах заболевания.
Библиографическая ссылка
Мусаелян О.А., Голубева М.В., Шапошников Б.С., Погорелова Л.В., Борисова Ю.В., Васильченко Я.А., Гарбуз Л.А., Топкая С.М. ОСОБЕННОСТИ ЭПИДЕМИИ COVID-19 У ДЕТЕЙ В СТАВРОПОЛЬСКОМ КРАЕ ЗА ПЕРИОД 2020-2023 ГГ // Современные проблемы науки и образования. 2025. № 2. ;URL: https://science-education.ru/ru/article/view?id=33961 (дата обращения: 01.04.2025).
DOI: https://doi.org/10.17513/spno.33961



